Apa itu penyakit Juvenile Dermatomyositis?
Penyakit Juvenile Dermatomyositis atau lebih dikenali sebagai penyakit JDM adalah suatu penyakit autoimun di mana sistem imun pesakit yang sepatutnya berfungsi melawan penyakit sebaliknya menyerang organ-organ badan mereka sendiri, terutamanya kulit dan otot pesakit. “Juvenile” bermaksud kanak-kanak atau remaja, “dermato” bermaksud kulit, “myo-” bermaksud otot dan “-itis” bermaksud radang.
Siapa yang boleh menghidap penyakit ini?
Penyakit ini boleh terjadi kepada sesiapa tidak kira umur, jantina atau kaum. Lazimnya, penyakit ini terjadi dua kali ganda lebih kerap pada wanita berbanding lelaki.
Apakah punca penyakit ini?
Penyakit ini tidak mempunyai punca yang khusus. Namun, beberapa faktor risiko yang menyebabkan seseorang itu lebih rentan terhadap penyakit ini adalah faktor genetik, cahaya matahari, ubat-ubatan atau jangkitan tertentu.
Apakah tanda-tanda penyakit Juvenile Dermatomyositis?
Tanda awal penyakit ini lazimnya adalah ruam kulit terutama pada kelopak mata, jari dan badan. Pesakit akan berasa semakin lemah dan mendapati aktiviti-aktiviti yang biasanya dapat dilakukan dengan mudah seperti naik tangga, menyikat rambut dan memakai baju menjadi semakin payah. Pesakit yang lebih tenat akan mendapati mereka sukar untuk bangun dari katil, mempunyai kesukaran menelan dan kesukaran bernafas. Kadangkala, pesakit akan mendapati kaki mereka bengkak dan mereka akan merasa sakit pada otot atau sendi.
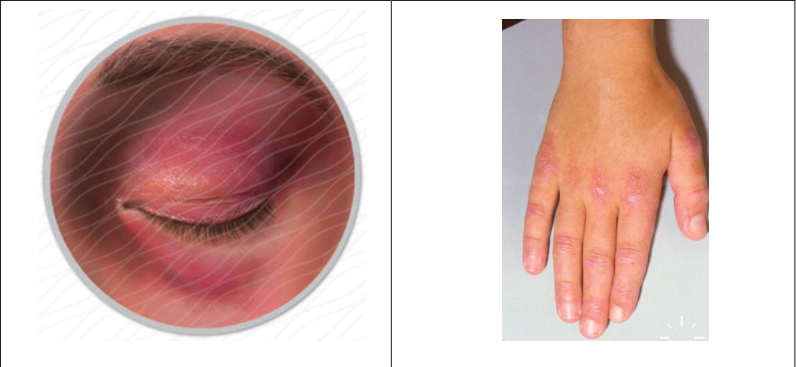
1) Heliotrope rash – ruam merah keunguan pada kelopak mata 2) Gottron’s papules – ruam kemerahan pada sendi-sendi jari, siku atau lutut.
Bagaimanakah penyakit ini dikenal pasti?
Pesakit biasanya akan dirujuk kepada pakar rheumatologi (doktor yang merawat penyakit autoimun), pakar saraf atau pakar kulit. Doktor perlu mendapatkan sejarah terperinci daripada pesakit atau ibu-bapa. Kemudian, doktor akan melakukan pemeriksaan badan yang menyeluruh dan juga memeriksa kekuatan otot pesakit. Mereka juga akan melakukan ujian darah, MRI scan otot, biopsi otot dan biopsi kulit. Kadang-kadang ujian EMG (electromyography) akan dilakukan untuk melihat fungsi otot. Pemeriksaan sumsum tulang juga perlu dilakukan untuk segelintir pesakit jika ujian-ujian awal masih meragukan.
Adakah penyakit JDM boleh berjangkit?
Penyakit ini bukan suatu penyakit berjangkit. Anak anda tidak akan mendapat penyakit ini dengan bergaul atau bermain dengan kanak-kanak yang mempunyai penyakit JDM.
Bagaimanakah penyakit ini boleh dirawat?
Ubat-ubatan yang diberikan bergantung kepada tahap penyakit. Lazimnya, pesakit JDM memerlukan ubat-ubatan imunosupresif seperti ubat steroid, ubat imunoglobulin (IVIG) dan ubat-ubatan sitotoksik seperti Methotrexate dan Mycophenolate Mofetil (MMF). Selain itu, adalah amat penting untuk pesakit JDM untuk mengikuti rawatan fisioterapi yang berkala untuk meningkatkan kekuatan otot mereka. Pesakit JDM digalakkan untuk melakukan senaman regangan yang sederhana di awal rawatan mereka semasa penyakit mereka masih aktif. Apabila penyakit mereka terkawal dengan ubat-ubatan, mereka digalakkan untuk mengikuti senaman yang boleh menguatkan otot mereka semula. Pesakit JDM juga perlu melindungi kulit mereka daripada sinaran matahari yang terik dengan menggunakan topi, baju lengan panjang dan losyen pelindung matahari. Sesetengah pesakit memerlukan ubat-ubatan topikal yang boleh disapu pada kawasan kulit yang mengalami ruam. Pesakit JDM juga mungkin memerlukan ubat-ubatan suplemen seperti ubat kalsium dan vitamin D. Selain itu, pesakit JDM dinasihatkan untuk mengelak daripada terdedah kepada orang-orang yang menghidap penyakit- penyakit berjangkit seperti cacar air dan tuberkulosis kerana badan mereka lebih rentan untuk dijangkiti.
Apakah komplikasi penyakit JDM?
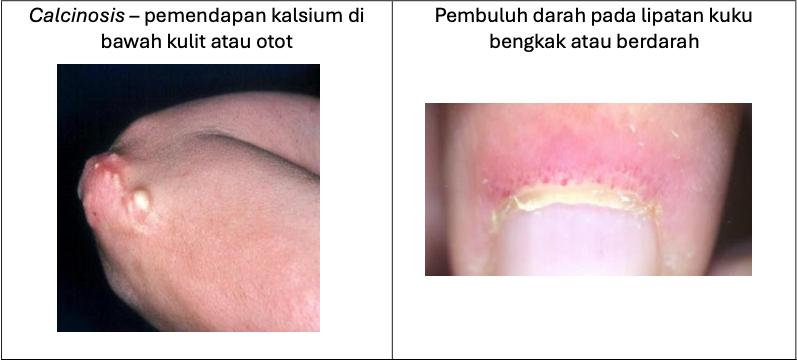
Pesakit JDM yang tidak dirawat atau pesakit yang penyakitnya sangat aktif mempunyai risiko mendapat radang paru-paru (interstitial lung disease). Pesakit akan mendapati mereka mempunyai masalah pernafasan, batuk berterusan atau batuk berdarah dan jari atau bibir membiru. Komplikasi ini boleh dikenal pasti dengan melakukan pemeriksaan khas seperti fungsi paru-paru dan CT scan paru-paru. Komplikasi lain adalah radang salur pemakanan yang jika tidak dikenal pasti atau dirawat boleh menyebabkan salur pemakanan bocor dan ini boleh membahayakan nyawa pesakit. Sesetengah pesakit boleh mengalami sendi keras atau bengkok akibat daripada radang sendi dan radang otot. Segelintir pesakit JDM boleh mengalami masalah kehilangan lemak di bawah kulit mereka (lipodystrophy) yang boleh memberi kesan kosmetik.
Apakah prognosis penyakit JDM?
Sesetengah pesakit JDM hanya mengalami masalah ini sekali seumur hidup. Selepas dirawat, mereka tidak menunjukkan gejala JDM semula. Sekumpulan pesakit yang lain pula menunjukkan gejala JDM setelah suatu jangka masa tertentu. Kumpulan pesakit yang terakhir, dan biasanya yang paling parah adalah di mana gejala penyakit mereka dapat dikawal dengan ubat-ubatan tetapi tidak hilang sepenuhnya dan mereka memerlukan rawatan untuk jangka masa yang lama dan mungkin memerlukan rawatan tambahan. Buat masa sekarang, doktor masih tidak dapat mengenal pasti pesakit mana yang akan tergolong di dalam kumpulan yang mana di awal penyakit. Namun, semua pesakit JDM perlu dikenal pasti dan dirawat seawal yang mungkin dan mereka akan memerlukan rawatan susulan jangka panjang untuk memantau keadaan penyakit mereka.
Ditulis oleh,
Dr La Reina Sangaran Pakar Pediatrik, Hospital Selayang
Rujukan
1. Lisa G. Rider et al, “Myositis and you. A guide to Juvenile Dermatomyositis for patients, families and healthcare providers” The Myositis Association, Columbia, 2007.
2. Ross E. Petty et al, “Textbook of Paediatric Rheumatology”, 8th Edition, Elsevier, 2021.
